Spermocytogramme : indications, déroulement et résultats

Dans l’exploration de la fertilité masculine, l’un des examens clés est le spermocytogramme. Il permet d’observer la morphologie des spermatozoïdes au microscope afin de déceler d’éventuelles anomalies. Mais comment se déroule un spermocytogramme ? Comment lire ses résultats ? On vous explique tout.
Pourquoi réaliser un spermocytogramme ?

Après 12 mois d’essais sans succès (rapports sexuels réguliers sans contraception), un couple peut légitimement consulter un médecin spécialiste de la fertilité. Pour 30 à 50 % des couples éprouvant des difficultés à concevoir un enfant, une infertilité masculine est en cause.
Lors d’un bilan de fertilité de l’homme, une fois l’examen clinique de l’appareil génital réalisé, le spermocytogramme est l’un des examens prescrits en première intention. Ce test de fertilité permet ainsi de définir le pourcentage de spermatozoïdes normaux présents dans le sperme.
Cette donnée permet d’orienter la prise en charge en fonction des chances de fécondation. En effet, la forme atypique des spermatozoïdes peut altérer leur mobilité et leur capacité à pénétrer l’ovocyte. Un nombre trop élevé de spermatozoïdes anormaux peut alors être une cause d’infertilité plus ou moins sévère.
Bon à savoir : l'infertilité primaire est là depuis toujours tandis qu'une infertilité secondaire apparaît après une ou plusieurs grossesses.
En quoi consiste un spermocytogramme ?
Un spermocytogramme en laboratoire est un examen cytologique des spermatozoïdes. Autrement dit, c’est une analyse morphologique des cellules des gamètes mâles.
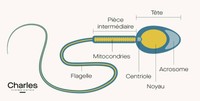
Cet examen permet d’évaluer la forme des spermatozoïdes et, ainsi, de détecter d’éventuelles anomalies au niveau de leurs têtes ou de leurs flagelles. Cela permet de déterminer le pourcentage de spermatozoïdes de forme normale et atypique.
L’analyse se fait sur 100 à 200 spermatozoïdes. Ceux-ci sont fixés puis colorés sur une lame grossissante pour permettre l'observation au microscope.
Bon à savoir : le prix d'un spermogramme, d'un spermocytogramme ou d'une spermoculture est pris en charge par l'assurance maladie dans le cadre d'un bilan de fertilité.
Problèmes de fertilité ?
- Réservez votre rdv avec un médecin sexologue en moins de 24h et 7j/7 👨⚕️
- Téléconsultez par téléphone, visio ou messages instantanés 📱
- Seulement 35€ la consultation (au lieu de 80€ en moyenne en cabinet) 💸
- Obtenez une ordonnance pour votre traitement en cas de besoin 📝
- Faites-vous livrer via des pharmacies partenaires chez vous sous 48h et en toute discrétion 📦
Comment se déroule un spermocytogramme ?
Le spermocytogramme se fait généralement à l’occasion d’un spermogramme. Ainsi, c’est le même échantillon de sperme qui est utilisé.
Pour des résultats plus fiables, il y a des recommandations à suivre concernant le recueil du sperme. D’abord, une abstinence sexuelle de 2 à 7 jours doit être respectée. Ensuite, il est important de savoir qu’en cas de fièvre, de prise de médicaments, de radiographie ou encore d’intervention chirurgicale, le recueil doit être reporté. En effet, ces facteurs peuvent temporairement influer sur la spermatogenèse (production de spermatozoïdes) et donc altérer la qualité du sperme.
Le spermocytogramme, comme le test spermogramme, se fait généralement en laboratoire. L’échantillon de sperme est recueilli par masturbation, après un nettoyage soigneux des mains et du gland. Le sperme est directement placé dans un flacon stérile fourni par le laboratoire. Ensuite, il convient de déposer le récipient au secrétariat dans les meilleurs délais, afin que le prélèvement soit conservé dans les conditions adéquates jusqu’à ce que le biologiste l’analyse.
Quelle est la différence entre un spermogramme et un spermocytogramme ?
Il est vrai que le spermogramme et le spermocytogramme se font généralement en parallèle, sur la base du même échantillon de sperme. Toutefois, il s’agit bel et bien de deux analyses différentes, avec des objectifs distincts, même s’ils donnent tous deux des indications sur la fertilité de l’homme. Couplés, ils permettent de déterminer si le sperme est de mauvaise qualité ou non.
Comme nous vous le disions, le spermocytogramme est un examen cytologique qui se concentre sur une altération spermatique, en l'occurrence la morphologie des spermatozoïdes.
Le spermogramme, lui, est un examen biologique médical qui permet d’effectuer une analyse du sperme et de son pouvoir fécondant. Ainsi, ce sont les autres paramètres spermatiques qui sont observés : volume et pH du sperme, concentration, mobilité et vitalité des spermatozoïdes, etc. Les principales anomalies mises en évidence par le résultat d'un spermogramme sont donc les suivantes :
- Aspermie : absence d’émission de sperme lors de l’éjaculation ;
- Hypospermie : petit volume de sperme (<1,5 millilitre) ;
- Azoospermie : absence de spermatozoïdes dans le sperme ;
- Oligospermie : faible concentration des spermatozoïdes dans le sperme ;
- Asthénospermie : faible mobilité des spermatozoïdes dans le sperme ;
- Nécrospermie : trop de spermatozoïdes morts dans le sperme.
Problèmes de fertilité ?
- Réservez votre rdv avec un médecin sexologue en moins de 24h et 7j/7 👨⚕️
- Téléconsultez par téléphone, visio ou messages instantanés 📱
- Seulement 35€ la consultation (au lieu de 80€ en moyenne en cabinet) 💸
- Obtenez une ordonnance pour votre traitement en cas de besoin 📝
- Faites-vous livrer via des pharmacies partenaires chez vous sous 48h et en toute discrétion 📦
Comment lire les résultats d’un spermocytogramme ?
Pour avoir des résultats fiables, il est important de constater les mêmes anomalies sur deux examens successifs. Ceux-ci doivent être réalisés à 3 mois d’intervalle. En effet, c’est le délai idéal pour s’assurer d’analyser un nouveau cycle de production des spermatozoïdes puisque la spermatogenèse dure 74 jours.
En cas de morphologie anormale, on parle de tératospermie.
Par ailleurs, le spermocytogramme permet de mettre en évidence différentes anomalies du spermatozoïde : anomalies de la tête, anomalies de la pièce intermédiaire ou encore anomalies du flagelle.
Ces anomalies peuvent être classées selon deux systèmes différents :
- La classification de David modifiée : il s’agit de la classification française.
- La classification de Kruger : il s’agit de la classification internationale. C’est celle qui est recommandée par l’OMS (Organisation Mondiale de la Santé).
La classification utilisée pour interpréter vos résultats sera notée sur le compte rendu.
La classification de David modifiée
Cette classification regroupe les anomalies en 3 catégories.
| 7 anomalies de la tête | - Allongée - Amincie - Microcéphale - Macrocéphale - Multiple - Tête présentant un acrosome anormal ou absent - Tête présentant une base anormale |
| 3 anomalies de la pièce intermédiaire | - Présence de reste cytoplasmique - Grêle - Angulée |
| 5 anomalies du flagelle | - Absent - Écourté - De calibre irrégulier - Enroulé - Multiple |
On parle de morphologie normale si au moins 15 % des spermatozoïdes ont une forme typique.
La classification de Kruger
La classification de Kruger présente 4 classes d’anomalies, par ordre d’importance :
- Les anomalies concernant l’acrosome (partie à l’avant de la tête) ;
- Les anomalies de la tête ;
- Celles qui concernent la pièce intermédiaire ;
- Et les anomalies du flagelle.
Lorsqu’un spermatozoïde présente une anomalie de l’une des quatre classes, il est considéré comme atypique. Ainsi, on parle de morphologie normale lorsqu’au moins 4 % des spermatozoïdes sont de forme typique.
Quelle est la morphologie normale d’un spermatozoïde ?
La tête du spermatozoïde est de forme ovale et elle doit avoir un contour régulier. Elle se constitue de deux parties : l’acrosome et le noyau. Ainsi, l’acrosome se situe dans la partie distale du spermatozoïde et occupe environ un tiers de l’espace de la tête. Le noyau, lui, occupe les deux tiers de l’espace restant.
Le flagelle correspond à la queue du spermatozoïde. C’est la partie la plus fine mais aussi la plus longue. Par ailleurs, le flagelle mesure environ 50 micromètres. Il permet au spermatozoïde d’avoir une bonne mobilité.
La pièce intermédiaire permet de lier la tête au flagelle. Elle correspond à une fois et demie la taille de la tête. Aussi, l’épaisseur de la pièce intermédiaire équivaut idéalement au juste milieu entre celle du flagelle et celle de la tête.
Spermocytogramme : quelle est la prise en charge en cas de spermatozoïdes anormaux ?

Si des anomalies dans la morphologie des spermatozoïdes sont détectées, alors le médecin va prescrire des examens complémentaires pour comprendre davantage les causes d’infertilité. Cela peut être :
- Un examen urologique (pour vérifier l’anatomie des testicules, des vésicules séminales, de la prostate, etc. Cela peut être une échographie testiculaire ou pelvienne par exemple) ;
- Un test hormonal (dosage des FSH) ;
- Un bilan infectieux (urétrite, infections sexuellement transmissibles, etc) via une spermoculture ;
- Un test de Hühner ou test post-coïtal (observation de l’évolution des spermatozoïdes dans la glaire cervicale) ;
- Une biopsie testiculaire (pour vérifier que la spermatogenèse se fait correctement) ;
- Un caryotype.
Une fois ces recherches terminées, le médecin peut alors proposer le meilleur traitement de l’infertilité masculine en fonction de votre situation personnelle.
Cela peut donc être un traitement curatif : traitement hormonal, traitement antibiotique ou traitement chirurgical. Toutefois, ces traitements ne sont parfois pas suffisants pour obtenir une grossesse. Il faudra alors se tourner vers une autre solution pour avoir un bébé.
À noter : quoi qu'il en soit, sachez qu'un traitement naturel à l'infertilité masculine réside dans une hygiène de vie saine. De bonnes habitudes peuvent donc être couplées à d'autres traitements médicaux.
L’assistance médicale à la procréation
Si ces traitements ne suffisent pas, ou s’ils ne sont pas applicables (25 % des infertilités restent inexpliquées !), l’assistance médicale à la procréation est une très bonne solution. De nombreux couples s’engagent dans un parcours de PMA (Procréation Médicalement Assistée). Cela leur permet ainsi de concevoir un bébé malgré leurs difficultés.
Par ailleurs, le médecin à consulter dans cette situation est le gynécologue ou un spécialiste de la médecine reproductive.
Ainsi, la PMA peut prendre plusieurs formes :
- L’insémination artificielle : le médecin dépose les spermatozoïdes devant le col de l’utérus afin qu’ils aillent y féconder l’ovocyte.
- La FIV (Fécondation In Vitro) : le médecin prélève les spermatozoïdes et l’ovocyte, puis la fécondation se fait en laboratoire, à l’extérieur du corps de la femme. L’embryon est ensuite déposé dans la cavité utérine. Dans le cas d’infertilités sévères, le médecin peut réaliser une injection intracytoplasmique de spermatozoïde (ICSI). Cela signifie que le spermatozoïde n’a pas à pénétrer l’ovocyte seul ; c’est le médecin qui l’y amène, avec une micro-aiguille.
Votre médecin pourra alors vous recommander le procédé le plus adapté à votre situation, en fonction des chances de réussite.
Un suivi rigoureux
Le suivi de PMA s’accompagne parfois d’un accompagnement psychologique. En effet, lorsque le désir d’enfant est très fort, les difficultés à procréer peuvent être très lourdes à porter. La réalisation d’un bilan de fertilité est stressante, de même que des résultats peu encourageants peuvent affecter le moral.
Le partenaire qui présente des anomalies peut culpabiliser et se sentir impuissant et honteux. En cela, il est très important de communiquer à propos de ses sentiments, avec son partenaire mais aussi avec une tierce personne. Il s’agit en effet d’un parcours semé d’embûches et très éprouvant. Toutefois, il permet à de nombreux couples de devenir parents en dépit de l’infécondité qui les touche.
Enfin, sachez qu’en cas d’hypofécondité sévère ou de stérilité masculine, il est possible d’utiliser un don de sperme anonyme, un don d’ovocytes ou d’accueillir l’embryon d’un couple donneur. De plus, en cas de chirurgie (prostatectomie) ou de traitement (chimiothérapie) dont on sait qu’ils peuvent diminuer la fertilité, vous pouvez conserver votre sperme. Cela peut être une congélation ou une cryoconservation dans l’azote liquide. Vous pourrez ensuite utiliser cet échantillon de sperme congelé si vous souhaitez avoir un enfant.
Problèmes de fertilité ?
- Réservez votre rdv avec un médecin sexologue en moins de 24h et 7j/7 👨⚕️
- Téléconsultez par téléphone, visio ou messages instantanés 📱
- Seulement 35€ la consultation (au lieu de 80€ en moyenne en cabinet) 💸
- Obtenez une ordonnance pour votre traitement en cas de besoin 📝
- Faites-vous livrer via des pharmacies partenaires chez vous sous 48h et en toute discrétion 📦
À voir aussi

La masturbation en tant que telle n’est pas malsaine pour le corps et la sexualité. Au contraire ! Elle peut permettre au sein du couple de mieux vivre sa sexualité, si des différences de désir existent ; car nous ne sommes pas toujours sur la même échelle, et c’est normal. Alors comment savoir si on se masturbe trop ? Une masturbation excessive est souvent le symptôme d’un stress qui, lui, peut induire des problèmes d’érection. Et le risque est de cumuler la masturbation avec un visionnage trop important de porno. Charles fait le point.

La panne sexuelle est un phénomène fréquent qui peut toucher tous les hommes à un moment de leur vie. Souvent source d’anxiété, elle peut être occasionnelle ou récurrente. Mais faut-il s’inquiéter ? Comment éviter ce trouble et quelles solutions existent lorsqu’il devient récurrent ?

Lorsqu’il s’agit de maintenir une santé optimale et d’améliorer sa qualité de vie, la testostérone joue un rôle essentiel, notamment chez les hommes. Cependant, avec l’âge, la production de testostérone tend à diminuer, ce qui peut entraîner divers problèmes de santé et de bien-être. Dans cet article, nous explorerons des moyens simples et naturels d’augmenter sa testostérone, vous aidant ainsi à rester en forme et en bonne santé.

L’agrandissement du pénis est un sujet qui suscite de nombreuses interrogations. Beaucoup d’hommes se demandent s’il existe des solutions efficaces pour gagner quelques centimètres. Entre techniques naturelles, crèmes miracles, chirurgie et impact psychologique, faisons le point sur ce qui est réellement possible.

La taille moyenne du pénis est un sujet qui intéresse de nombreux hommes, souvent mécontents de la longueur de leur propre verge. Pourtant, on constate qu’une majorité d’entre eux possède un pénis de taille normale, en dépit de la vision biaisée qu’ils en ont. Alors, comment mesurer son pénis ? Comment agrandir son pénis et dans quels cas le faire ? On vous dit tout.

La libido, ou désir sexuel, est un sujet central en santé sexuelle. Comprendre ce qui l’influence permet de mieux réagir face à une baisse de désir et d’identifier les solutions adaptées. On vous explique tout.

Une tache rouge sur le gland est très souvent le signe d’une inflammation : on parle de balanite ou de balanoposthite, lorsque l’inflammation touche aussi le prépuce (la posthite étant une infection du prépuce). Bien que fréquentes, les balanites sont rarement des IST. Leur prise en charge varie en fonction qu’elles soient aiguës (moins de 4 semaines) ou chroniques. Symptômes, causes et traitements, Charles fait le point sur l’inflammation du gland.
Charles.co est la première plateforme de santé sexuelle digitalisée, qui permet l’accès à des téléconsultations de médecins sexologues diplômés en France.