Spermatozoïdes : présentation, caractéristiques et pathologies
Les spermatozoïdes sont les cellules reproductrices masculines. En cela, ils jouent un rôle essentiel dans la fertilité de l’homme ! Fabriqués dans les testicules, les spermatozoïdes peuvent être sujets à certaines anomalies, plus ou moins sévères. Alors, quelles sont les caractéristiques des spermatozoïdes ? Quelles pathologies peuvent-ils rencontrer ? On vous explique tout.
Quelle est la définition de spermatozoïde ?
Les spermatozoïdes sont les cellules reproductrices masculines. On les appelle également gamètes mâles. Ils jouent ainsi un rôle prépondérant dans la fertilité de l’homme.
La spermatogenèse correspond à la production des spermatozoïdes. Elle a lieu précisément dans les tubes séminifères, eux-mêmes situés dans les testicules. Les spermatozoïdes sont produits de manière permanente. Par ailleurs, il faut 72 jours au corps pour fabriquer un spermatozoïde.
Après leur phase de maturation, les spermatozoïdes sont stockés dans l’épididyme, puis libérés dans le liquide séminal lors de l’éjaculation. Ils viennent alors se mélanger avec les sécrétions des vésicules séminales, de la prostate, etc, afin de former le sperme.
Il y a certains éléments indispensables à la spermatogenèse. Parmi eux, on trouve une bonne hygiène de vie, un bon taux d’hormones sexuelles masculines (testostérone) ou encore une température adaptée. En effet, si les testicules se réchauffent (téléphone dans la poche près du scrotum, fièvre…), la production des spermatozoïdes est perturbée.
Ensuite, il est important de préciser que les spermatozoïdes peuvent avoir des anomalies. Pour les déceler, il faut procéder à une analyse du sperme via un spermogramme, souvent réalisé en clinique de fertilité. Il s’agit de l’examen de référence en cas de suspicion d’infertilité masculine ou de stérilité.
Par ailleurs, il est possible de procéder à un don de spermatozoïdes ou don de sperme. Cela permet aux couples infertiles d’accéder à leur désir de parentalité, via la PMA (procréation médicalement assistée).
Problèmes de fertilité ?
- Réservez votre rdv avec un médecin sexologue en moins de 24h et 7j/7 👨⚕️
- Téléconsultez par téléphone, visio ou messages instantanés 📱
- Seulement 35€ la consultation (au lieu de 80€ en moyenne en cabinet) 💸
- Obtenez une ordonnance pour votre traitement en cas de besoin 📝
- Faites-vous livrer via des pharmacies partenaires chez vous sous 48h et en toute discrétion 📦
Combien de temps vivent les spermatozoïdes ?
La durée de vie d’un spermatozoïde dépend de sa situation !
Une fois éjaculés, les spermatozoïdes vivent en moyenne 2 jours dans les voies génitales de la femme. Toutefois, la femme connaît une période de fertilité de 6 jours environ par mois (période d’ovulation) durant laquelle la durée de vie des spermatozoïdes est favorisée. En effet, elle produit alors de la glaire cervicale qui leur permet de survivre jusqu’à 5 jours !
À l’air libre, les spermatozoïdes meurent quasi instantanément. La substance nourrissante du sperme sèche très vite, ce qui ne leur permet pas de survivre sur des surfaces ou sur la peau.
Dans les testicules, les spermatozoïdes ont également une durée de vie. Lorsqu’ils sont matures, ils restent dans les testicules environ 20 à 30 jours. En l’absence d’éjaculation passé ce délai, les spermatozoïdes meurent et sont évacués comme le sont les autres cellules mortes.
Ensuite, peut-être vous demandez-vous combien de temps met un spermatozoïde pour atteindre l’ovule ? Eh bien, il peut mettre 30 minutes comme plusieurs heures ! Cela dépend. La vitesse moyenne d’un spermatozoïde est de 3 mm par minute.
Les spermatozoïdes mesurent moins de 0,01 mm : vrai ou faux ?
C’est vrai ! L’idée selon laquelle les spermatozoïdes sont extrêmement petits est bien fondée. Et pour cause, un spermatozoïde mesure 0,006 mm, soit 60 micromètres.
En cela, les spermatozoïdes sont imperceptibles à l'œil nu. Toutefois, il arrive qu’une absence de spermatozoïdes ou une diminution conséquente de leur nombre entraîne un sperme plus transparent, bien qu’il n’y ait pas de couleur de sperme stérile. Un sperme jaune, un sperme marron ou même du sang dans le sperme ne sont pas forcément des signes de stérilité.
Autre information intéressante : il y a en moyenne 80 à 100 millions de spermatozoïdes dans l’éjaculat !
Problèmes de fertilité ?
- Réservez votre rdv avec un médecin sexologue en moins de 24h et 7j/7 👨⚕️
- Téléconsultez par téléphone, visio ou messages instantanés 📱
- Seulement 35€ la consultation (au lieu de 80€ en moyenne en cabinet) 💸
- Obtenez une ordonnance pour votre traitement en cas de besoin 📝
- Faites-vous livrer via des pharmacies partenaires chez vous sous 48h et en toute discrétion 📦
Quel est le schéma d’un spermatozoïde ?
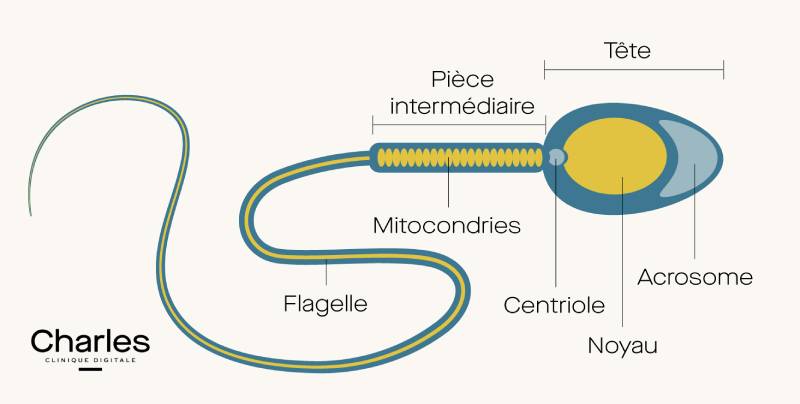
La structure du spermatozoïde est assez simple. Nous pouvons voir sur ce schéma que la cellule se compose de 3 parties principales :
- la tête, dont le noyau contient les chromosomes ;
- la pièce intermédiaire, qui fournit l’énergie ;
- le flagelle, qui donne la propulsion du mouvement.
Il s’agit là de la structure normale du spermatozoïde, aussi appelée forme typique. Or, il arrive que les spermatozoïdes présentent des anomalies. Lorsque cela arrive trop souvent, on parle de tératospermie.
C’est la réalisation d’un test de fertilité et précisément d’un spermocytogramme qui permet de diagnostiquer ce trouble. Le technicien qui pratique l’examen peut alors recenser et dénombrer les anomalies, afin de les classifier. Cette information est ensuite utilisée par les médecins du centre de fertilité lors d’une PMA par exemple, pour choisir la méthode la plus adaptée (insémination artificielle, FIV, ISCI…).
En quoi est-ce important qu’un spermatozoïde ait une forme typique ?
La forme caractéristique des spermatozoïdes leur permet de se déplacer correctement et de parvenir à pénétrer l’ovule pour la fécondation. En cela, un spermatozoïde présentant une ou plusieurs anomalies (de forme atypique, donc) n’a que très peu de chances de donner lieu à une grossesse. Cela diminue le taux de fécondité.
Étonnamment, un résultat de spermogramme normal présente bien plus de spermatozoïdes atypiques que de typiques ! En effet, la norme se situe à 4 % de spermatozoïdes de forme typique. En cela, on parle de tératospermie lorsqu’il y a plus de 96 % de spermatozoïdes avec anomalies dans le résultat du bilan de fertilité.
La tératospermie est une cause fréquente d’infertilité masculine. Par ailleurs, d’autres altérations spermatiques peuvent impacter la fécondité :
- oligospermie : nombre de spermatozoïdes très faible dans le sperme ;
- azoospermie : absence totale de gamètes dans l’éjaculat (concerne souvent les hommes stériles) ;
- asthénospermie : faible mobilité des spermatozoïdes.
Bon à savoir : il n'existe pas de médicament pour augmenter le taux de spermatozoïdes à proprement parler.
Vous en savez désormais plus sur les spermatozoïdes. Vous avez des questions ? N’hésitez pas à consulter un médecin sexologue en ligne sur Charles.
Problèmes de fertilité ?
- Réservez votre rdv avec un médecin sexologue en moins de 24h et 7j/7 👨⚕️
- Téléconsultez par téléphone, visio ou messages instantanés 📱
- Seulement 35€ la consultation (au lieu de 80€ en moyenne en cabinet) 💸
- Obtenez une ordonnance pour votre traitement en cas de besoin 📝
- Faites-vous livrer via des pharmacies partenaires chez vous sous 48h et en toute discrétion 📦
À voir aussi

La masturbation en tant que telle n’est pas malsaine pour le corps et la sexualité. Au contraire ! Elle peut permettre au sein du couple de mieux vivre sa sexualité, si des différences de désir existent ; car nous ne sommes pas toujours sur la même échelle, et c’est normal. Alors comment savoir si on se masturbe trop ? Une masturbation excessive est souvent le symptôme d’un stress qui, lui, peut induire des problèmes d’érection. Et le risque est de cumuler la masturbation avec un visionnage trop important de porno. Charles fait le point.

La panne sexuelle est un phénomène fréquent qui peut toucher tous les hommes à un moment de leur vie. Souvent source d’anxiété, elle peut être occasionnelle ou récurrente. Mais faut-il s’inquiéter ? Comment éviter ce trouble et quelles solutions existent lorsqu’il devient récurrent ?

Lorsqu’il s’agit de maintenir une santé optimale et d’améliorer sa qualité de vie, la testostérone joue un rôle essentiel, notamment chez les hommes. Cependant, avec l’âge, la production de testostérone tend à diminuer, ce qui peut entraîner divers problèmes de santé et de bien-être. Dans cet article, nous explorerons des moyens simples et naturels d’augmenter sa testostérone, vous aidant ainsi à rester en forme et en bonne santé.

L’agrandissement du pénis est un sujet qui suscite de nombreuses interrogations. Beaucoup d’hommes se demandent s’il existe des solutions efficaces pour gagner quelques centimètres. Entre techniques naturelles, crèmes miracles, chirurgie et impact psychologique, faisons le point sur ce qui est réellement possible.

La taille moyenne du pénis est un sujet qui intéresse de nombreux hommes, souvent mécontents de la longueur de leur propre verge. Pourtant, on constate qu’une majorité d’entre eux possède un pénis de taille normale, en dépit de la vision biaisée qu’ils en ont. Alors, comment mesurer son pénis ? Comment agrandir son pénis et dans quels cas le faire ? On vous dit tout.

La libido, ou désir sexuel, est un sujet central en santé sexuelle. Comprendre ce qui l’influence permet de mieux réagir face à une baisse de désir et d’identifier les solutions adaptées. On vous explique tout.

Une tache rouge sur le gland est très souvent le signe d’une inflammation : on parle de balanite ou de balanoposthite, lorsque l’inflammation touche aussi le prépuce (la posthite étant une infection du prépuce). Bien que fréquentes, les balanites sont rarement des IST. Leur prise en charge varie en fonction qu’elles soient aiguës (moins de 4 semaines) ou chroniques. Symptômes, causes et traitements, Charles fait le point sur l’inflammation du gland.
Charles.co est la première plateforme de santé sexuelle digitalisée, qui permet l’accès à des téléconsultations de médecins sexologues diplômés en France.